عمومية
متلازمة أرنولد كياري هي مجموعة من العلامات والأعراض الناجمة عن تشوه نادر في الحفرة القحفية الخلفية. في الموضوعات المتأثرة به ، لم يتم تطوير هذا الهيكل بشكل كبير ، لذلك يخرج المخيخ (يبرز) من موقعه الطبيعي من خلال الثقبة الكبيرة الموجودة في قاعدة الجمجمة.

هناك أربعة أنواع مختلفة من التشوه الخياري. المعلمة التي تميز نوعًا ما عن الآخر هي درجة البروز ، وبالتالي كمية المادة المخيخية المعنية. النوع الأول هو الأقل شدة (أحيانًا يظل بدون أعراض مدى الحياة) ، بينما النوع الرابع هو الأشد ؛ ومع ذلك ، بدءًا من النوع الثاني ، تتأثر جودة الحياة.
الأعراض التي تميز متلازمة أرنولد خياري عديدة وتتراوح من الصداع إلى ضعف العضلات وما إلى ذلك.
حتى الآن ، لا يوجد علاج يسمح بإصلاح التشوه المخيخي ، ولكن هناك علاجات تسمح بالتخفيف ، جزئيًا على الأقل ، من الأعراض.
ما هو تشوه خياري
التشوه الخياري ، أو متلازمة أرنولد كياري ، أو ببساطة أرنولد كياري ، هو "تغيير هيكلي في المخيخ ، يتميز بإزاحة نزولية ، على وجه التحديد في اتجاه الثقبة القذالية والقناة الشوكية ، لجزء خط الأساس من نصفي الكرة المخية.
بمعنى آخر ، إنه "فتق مخيخي ، حيث يبرز جزء من المخيخ من الثقبة الكبيرة التي تغزو القناة الشوكية.
ما هو المنتدى التشغيلي؟
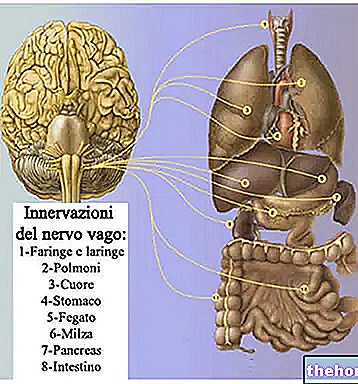
ماغنوم الثقبة ، أو ماغنوم الثقبة ، هو فتحة كبيرة تقع في الجزء السفلي من العظم القذالي للجمجمة. يربط هذا الثقب القناة الشوكية بتجويف الجمجمة ؛ بدءًا منه ، في الواقع ، يجدون مكانًا (يتجه نحو الأسفل ) أولاً النخاع المستطيل ثم النخاع الشوكي.
المفصل الأساسي لدوران السائل الدماغي الشوكي (أو الخمور) ، الثقبة العظمى تتقاطع مع الشرايين الفقرية والشرايين الشوكية الأمامية والخلفية.
أصل الاسم
تأخذ متلازمة أرنولد كياري اسمها من الطبيبين اللذين وصفاها لأول مرة ، وهما يوليوس أرنولد وهانس كياري.
لا ينبغي الخلط بينه وبين متلازمة بود كياري ، وهي حالة مرضية تؤثر على الكبد.
الأسباب
بناءً على شدة النتوء ووقت الحياة الذي نشأ فيه ، يمكن تقسيم التشوه الخياري إلى 4 أنواع مختلفة ، يتم تحديدها من خلال الأرقام الرومانية الأربعة الأولى (الأول والثاني والثالث والرابع).
النوعان الأولان أكثر شيوعًا وأقل شدة بالمقارنة مع النوعين الثانيين. النوع الثالث والرابع ، في الواقع ، نادر جدًا ولا يتوافق مع الحياة.
تشوه من النوع الأول خياري
يكون التشوه الخياري من النوع الأول بدون أعراض (أي بدون أعراض واضحة) ، على الأقل حتى الطفولة أو المراهقة المتأخرة.
يمكن العثور على سبب منشأه في مساحة الجمجمة المخفضة: في مثل هذه الظروف ، في الواقع ، يتم إجبار جزء من المخيخ (على وجه التحديد اللوزتين أو اللوزتين الموجودتين في الجانب السفلي) ، بسبب نقص المساحة ، على تنزلق في ماغنوم الثقبة وادخل القناة الشوكية.
انتباه: يعمل العديد من الأشخاص المصابين بالتشوه الخياري من النوع الأول بشكل جيد ويعيشون حياة طبيعية تمامًا. ويرجع ذلك إلى حقيقة أن شذوذ المخيخ ليس من الخطورة التي تسبب أعراضًا أو اضطرابات ، لذلك غالبًا ما يتجاهل هؤلاء الأشخاص حالتهم أو يصبحون مدركين لها عن طريق الصدفة البحتة.
تشوه من النوع الثاني شياري
يعتبر التشوه الخياري من النوع الثاني مرضًا خلقيًا موجودًا منذ الولادة ودائمًا ما يكون مصحوبًا بأعراض.
بالمقارنة مع النوع الأول ، فإنه يتميز ببروز أكبر ، والذي بالإضافة إلى اللوزتين المخيخية يشتمل أيضًا على جزء من المخيخ (يسمى دودة المخيخ) والأوعية الوريدية المعروفة باسم Herophilus torcularis.
في أغلب الأحيان ، يرتبط Arnold-Chiari من النوع الثاني بشكل خاص من السنسنة المشقوقة يسمى النخاع السحائي.
من بين العواقب المختلفة لهذا التشوه ، نلاحظ: إعاقة تدفق السائل عبر الثقبة الكبيرة (مما يؤدي إلى ظهور حالة تسمى استسقاء الرأس) وانقطاع الإشارات العصبية.
في البداية ، أشار مصطلح Arnold-Chiari فقط إلى متلازمة Arnold-Chiari من النوع الثاني. الآن ، يتم استخدامه بشكل شائع لجميع أشكال المرض.
تشوه من النوع الثالث خياري
يسبب التشوه الخياري من النوع الثالث ، الموجود منذ الولادة ، مشاكل عصبية شديدة لدرجة أنه غالبًا ما يكون غير متوافق مع الحياة. في هذه الحالات ، في الواقع ، يتم تمييز بروز المخيخ ولهذا السبب نتحدث عن القيلة الدماغية القذالية.

الشكل: تكهف النخاع.
من الموقع: mdguidelines.com
عادة ، يتميز Arnold-Chiari من النوع الثالث باستسقاء الرأس وتكهف النخاع. يمثل الأخير حالة معينة تتميز بوجود كيس أو أكثر داخل القناة الشوكية.
تشوه من النوع الرابع شياري
يتميز التشوه الخياري من النوع الرابع بفشل جزء من المخيخ في التطور (عدم تكوين المخيخ).
هذا الشذوذ خلقي ولا يتوافق تمامًا مع الحياة.
الأمراض المصاحبة
لاحظ الأطباء والعلماء أن الحالات التالية شائعة أيضًا بين الأفراد المصابين بالتشوه الخياري:
- استسقاء الرأس
- تكهف النخاع
- متلازمة العمود الفقري المتيبس
- انحناء حاد في العمود الفقري
- متلازمة مارفان
- متلازمة اهلرز دانلوس
هل هو مرض وراثي؟
يعتقد الباحثون أن التشوه الخياري قد يكون له "أصل وراثي ، حيث تم الإبلاغ عن بعض التكرار في الأسرة.
ومع ذلك ، لا يزال يتعين توضيح الظروف الوراثية التي تسبب ظهور المرض (أي الجينات المعنية وعددها) ونوع الانتقال.
الوبائيات
إن معدل حدوث تشوه خياري غير معروف. هذا لأن العديد من الأشخاص الذين يعانون من نوع Arnold-Chiari لا يعانون من أي أعراض ويبدو أنني طبيعي تمامًا (لذلك لا يتم تشخيص المرض).
تشير الأبحاث الوبائية القليلة الموثوقة إلى ما يلي:
- النوع الأول مصحوب بأعراض عند واحد من كل 100 طفل
- النوع الثاني شائع بشكل خاص في السكان من أصل سلتيك
- تتأثر النساء 3 مرات أكثر من الرجال
الأعراض والمضاعفات
الأنواع الأربعة من التشوه الخياري لها أعراض وعلامات مختلفة.
يوجد أدناه وصف دقيق للأعراض التي تميز الأنواع الأول والثاني والثالث.
بالنسبة للنوع الرابع ، من المستحيل تتبع الأعراض ، لأنها حالة تؤدي حتماً وفجأة إلى موت الجنين.
تشوه من النوع الأول خياري
عندما يكون التشوه الخياري من النوع الأول مصحوبًا بأعراض ، يمكن أن يتسبب في:
- صداع شديد ، يتكرر ظهوره بعد السعال والعطس والإرهاق.
- ألم في الرقبة و / أو الوجه
- مشاكل في التوازن
- دوخة متكررة
- مشاكل في الكلام ، مثل بحة في الصوت
- مشاكل في الرؤية ، مثل الرؤية المزدوجة أو غير الواضحة ، اتساع حدقة العين و / أو رأرأة
- صعوبة في البلع (عسر البلع) والمضغ
- الميل عند الأكل للاختناق
- تقيأ
- الشعور بتنميل في اليدين والقدمين
- عدم التنسيق الحركي (خاصة في اليدين)
- متلازمة تململ الساقين
- طنين الأذن (أو طنين الأذن) ، أي اضطراب السمع الذي يشعر فيه المرء بإدراك ضوضاء غير موجودة في الأذن ، مثل الحفيف ، والطنين ، والصفير ، وما إلى ذلك.
- الشعور بالضعف
- بطء القلب. إنه المصطلح الطبي لإبطاء معدل ضربات القلب
- الجنف المرتبط باضطرابات الحبل الشوكي
- التنفس غير الطبيعي ، خاصة أثناء النوم (متلازمة توقف التنفس أثناء النوم)
تشوه من النوع الثاني شياري
يتميز التشوه الخياري من النوع الثاني بنفس أعراض النوع الأول ، مع اختلاف أن هذه الأعراض لها شدة أكثر وضوحًا وتكون موجودة دائمًا. علاوة على ذلك ، إذا كان مصحوبًا بالقيلة النخاعية السحائية ، فإن النوع الثاني من Arnold-Chiari يسبب أيضًا:
- التغيرات المعوية والمثانة: يفقد المريض السيطرة على العضلة العاصرة الشرجية والمثانة
- تشنج
- الجسم الثفني شديد التطور
- ضعف شديد في العضلات وشلل
- تشوه في الحوض والقدمين والركبتين
- صعوبة المشي
- الجنف الشديد
السنسنة المشقوقة والقيلة النخاعية السحائية
السنسنة المشقوقة هي تشوه خلقي في العمود الفقري ، بسببه تبرز السحايا ، وأحيانًا أيضًا الحبل الشوكي ، من مقعدها (عادة ما تكون محصورة في الجزء الداخلي من الفقرات).
القيلة النخاعية السحائية هي أشد أشكال السنسنة المشقوقة: في المصابين ، تبرز السحايا والحبل الشوكي (أو الفتق) من غلافهم الفقري وتشكل كيسًا بارزًا على مستوى الظهر. على الرغم من أن هذه الحقيبة محمية بطبقة من الجلد ، إلا أنها تتعرض للإهانات الخارجية وتتعرض باستمرار لخطر التهابات خطيرة ، وفي بعض الحالات ، قد تؤدي إلى الوفاة.
تشوه من النوع الثالث خياري
يعاني الأشخاص المصابون بالتشوه الخياري من النوع الثالث من مشاكل عصبية شديدة (غالبًا لا تتوافق مع الحياة الطبيعية) ، واستسقاء الرأس وتكهف النخاع. يمكن أن يكون هذا الأخير ، الذي يتميز بتكوين كيس واحد أو أكثر داخل النخاع الشوكي ، سببًا في:
- ضعف العضلات وضمورها
- فقدان ردود الفعل
- فقدان الحساسية للألم ودرجة الحرارة المحيطة
- تصلب في الظهر والكتفين والذراعين والساقين
- ألم في الرقبة والذراعين والظهر
- مشاكل الأمعاء والمثانة
- ضعف شديد في العضلات وتشنجات في الساق
- ألم وخدر في الوجه
- الجنف
متى ترى الطبيب؟
تظهر التشوهات الخيارية من النوع الثاني والثالث والرابع بالفعل في سن ما قبل الولادة (أي عندما يكون الموضوع المصاب لا يزال في رحم الأم) ، من خلال الفحص بالموجات فوق الصوتية.
بالنسبة للتشوه الخياري من النوع الأول ، يُنصح باستشارة الطبيب بمجرد ظهور الأعراض النموذجية التي تم الإبلاغ عنها مسبقًا. من المهم الخضوع لفحوصات في الوقت المناسب أيضًا لأن الاضطرابات الأخرى المصاحبة قد تظهر من الأخير.
المضاعفات
ترتبط مضاعفات التشوه الخياري بتفاقم نتوء المخيخ أو الحالات المرضية المرتبطة به ، وبالتالي إلى استسقاء الرأس ، والقيلة النخاعية السحائية ، وتكهف النخاع ، ومتلازمة العمود الفقري الصلب ، وما إلى ذلك.
من الواضح أن تفاقم النتوء الناتج عن زيادة ضغط الجمجمة لتلف المخيخ ، يعني تفاقم الأعراض.
تشخبص
الاختبارات التشخيصية التي تسمح بتحديد درجة بروز المخيخ من خلال الثقبة العظمى (وبالتالي تحديد نوع التشوه الخياري) هي:
- الرنين المغناطيسي النووي (أو التصوير بالرنين المغناطيسي). بفضل إنشاء المجالات المغناطيسية ، فإنه يوفر "صورة مفصلة للمخيخ والقناة الشوكية ، دون تعريض المريض للإشعاع المؤين الضار.
- الاشعة المقطعية. يوفر التصوير المقطعي (CT) صورًا واضحة للأعضاء الداخلية ، بما في ذلك المخيخ والحبل الشوكي. أثناء تنفيذه ، يتعرض الموضوع إلى الحد الأدنى من الإشعاع المؤين الضار.
يُعد التصوير المقطعي والتصوير بالرنين المغناطيسي ، مسبوقًا بفحص جسدي دقيق ، ضروريين لتحديد أي أمراض مرتبطة بأرنولد خياري.
طاولة. كيف ومتى يتم تشخيص التشوه الخياري.
متى وكيف يمكن تشخيصها؟
ال
الطفولة المتأخرة أو المراهقة المتأخرة ، مع فحص جسدي يتبعه التصوير المقطعي المحوسب و / أو التصوير بالرنين المغناطيسي.
ثانيًا
في سن ما قبل الولادة ، مع "الموجات فوق الصوتية.
عند الولادة وفي سن الرضاعة المبكرة ، مع الفحص البدني والأشعة المقطعية و / أو التصوير بالرنين المغناطيسي.
ثالثا
في سن ما قبل الولادة ، مع "الموجات فوق الصوتية.
عند الولادة مع الفحص البدني ، التصوير المقطعي المحوسب و / أو التصوير بالرنين المغناطيسي.
رابعا
في سن ما قبل الولادة ، مع "الموجات فوق الصوتية.
علاج او معاملة
التشوه الخياري غير قابل للشفاء.

مسح سهمي تم الحصول عليه بواسطة FLAIR MRI ، يظهر تشوهًا في Arnold-Chiari مع انفتاق اللوزتين المخيخيتين 7 مم. من الموقع: en.wikipedia.org
ومع ذلك ، هناك علاجات دوائية وجراحية تسمح بتخفيف الأعراض جزئيًا على الأقل.
العلاج الصيدلاني
المرضى الذين يعانون من تشوه خياري من النوع الأول والذين يعانون من صداع وألم في الرقبة و / أو الوجه قد يتناولون مسكنات للألم.
يعود اختيار أنسب الأدوية لكل حالة على حدة إلى الطبيب المعالج ؛ لذلك ، فمن الممارسات الجيدة اتباع تعليماتها.
العلاج الجراحي
الهدف من العلاج الجراحي هو تقليل الضغط الذي تمارسه الجمجمة على تلف المخيخ والحبل الشوكي.
لتحقيق ذلك ، هناك عدة إجراءات ، مثل:
- تخفيف الضغط على الحفرة الخلفية ، حيث يقوم الجراح بإزالة جزء من الجزء الخلفي من العظم القذالي.
- تخفيف الضغط على النخاع الشوكي باستخدام استئصال الصفيحة الفقرية (أو استئصال الصفيحة الفقرية لإزالة الضغط). أثناء تنفيذه ، يزيل الجراح صفيحة فقرات عنق الرحم الثانية والثالثة. الصفيحة هي الجزء الفقري الذي يحدد الفتحة التي يمر من خلالها الحبل الشوكي.
ملحوظة: في بعض الأحيان ، يتم إجراء إزالة ضغط الحفرة الخلفية واستئصال الصفيحة الفقرية في وقت واحد. - الشق المخفف للضغط للأم الجافية ، مع شق الجافية أو الطمث الخارجي ، تزداد المساحة المتاحة للمخيخ ويقل الضغط ضدها. لتغطية الفجوة الناتجة عن الشق وحمايتها ، يقوم الجراح بخياطة قطعة من الأنسجة الاصطناعية (أو يتم جمعها من جزء آخر من الجسم) فوقها.
- ال ناور جراحي. هو ، في الواقع ، نظام تصريف ، يتكون من أنبوب مرن يسمح بالتخلص من السائل ، في حالة استسقاء الرأس ، أو إفراغ الكيس (الأكياس) ، في حالة تكهف النخاع. مع استسقاء الرأس يجب أن تفعله ناور جراحي مدى الحياة.
مخاطر التدخل الجراحي
تختلف المخاطر المرتبطة بالجراحة. من الممكن ، في الواقع ، أن يكون هناك: نزيف ، تلف في هياكل الدماغ و / أو الحبل الشوكي ، التهاب السحايا المعدي ، مشاكل في التئام الجروح ، وأخيراً ، تجمعات غير عادية من السوائل حول المخيخ.
يجب أن نتذكر أن أي تلف في الدماغ أو النخاع الشوكي ، حدث أثناء الجراحة ، لا يمكن إصلاحه.
لذلك ، قبل الخضوع لأي نوع من الجراحة ، سيكشف الطبيب التشغيلي عن أي مخاطر ومضاعفات للإجراء أو الإجراءات اللازمة.
المراجع
التشوهات الخيارية من النوع الثاني والثالث والرابع لا يكون لها أبدًا تشخيص إيجابي ، حيث إنها ، بالإضافة إلى كونها غير قابلة للشفاء ، يمكن أن تسبب عجزًا عصبيًا شديدًا أو حتى لا تتوافق مع الحياة.
تختلف حالة التشوه الخياري من النوع الأول ، حيث يختلف تشخيصها وفقًا لشدة الأعراض.