ما هو مرض الاضطرابات الهضمية؟
مرض الاضطرابات الهضمية ، ويسمى أيضًا ذرب الاضطرابات الهضمية أو اعتلال الأمعاء الغلوتين، هو "مرض يصيب الأمعاء كعضو رئيسي ، ولكن له العديد من النتائج المهمة حتى عن بعد ، ويعتمد على" تغيير الاستجابة المناعية من قبل الخلايا اللمفاوية التائية لدى الأشخاص المهيئين وراثيًا ضد الغلوتين ، وهو مادة يتم تناولها عادة مع النظام الغذائي.

وفقًا للتقرير السنوي لوزارة الصحة المقدم إلى البرلمان حول مرض الاضطرابات الهضمية ، مقارنةً بعام 2012 ، يبدو أن انتشار هذا المرض بين السكان البالغين يبلغ حوالي 1٪ في أوروبا ، مع مجموعة متنوعة تتراوح بين 0.3٪ في ألمانيا. إلى 2.4٪ من فنلندا وإيطاليا حوالي 0.7٪. في عام 2012 في إيطاليا ، تم اختبار 148،662 شخصًا إيجابيًا لتشخيص مرض الاضطرابات الهضمية ، بزيادة 12،862 مقارنة بالعام السابق. هذا يعني أنه لكل ذكر من الاضطرابات الهضمية هناك إناثان مصابات بمرض الاضطرابات الهضمية.
الأسباب
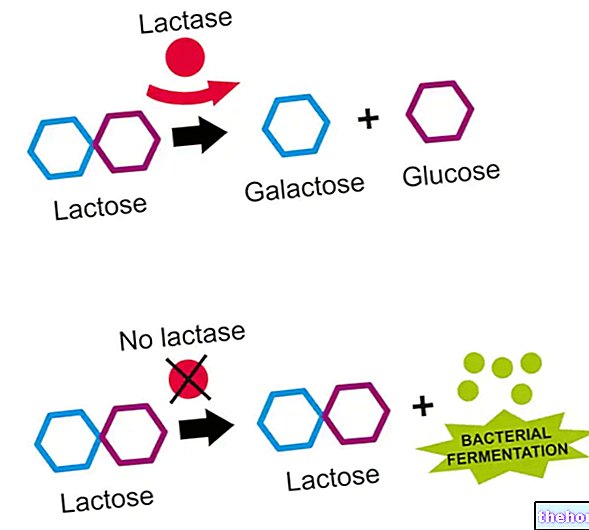
الغلوتين هو أحد مكونات القمح والشعير والجاودار (وليس الأرز أو الشوفان أو الذرة) ؛ يحتوي على البروتين المسئول عن الاستجابة المناعية غير الملائمة وهو ما يسمى جليادين. هناك أشخاص ، لأسباب وراثية ، يحملون بعض المتغيرات لما يسمى معقد التوافق النسيجي الرئيسي من النوع الثاني (MHC II) ؛ هذه هي البروتينات التي تتعاون مع الخلايا المناعية والتي من شأنها أن تثير رد فعل سلبي من الجهاز المناعي نفسه تجاه الجليادين. بمجرد تناوله مع النظام الغذائي ، يجب تفكيكه بالكامل بواسطة الإنزيمات الهاضمة للحصول على الأحماض الأمينية الفردية. ومع ذلك ، فقد تم اكتشاف أن هناك مكونًا مكونًا من 33 من الأحماض الأمينية التي تقاوم هذا التحلل ويمكن أن تمر عبر خلايا الأمعاء سليمة ، وبالتالي تتلامس مع بعض أنواع معينة من خلايا الجهاز المناعي ، والتي تحتوي على جزيئات معقد التوافق النسيجي الكبير. II على هذه الخلايا تستوعب 33 مكونًا من الأحماض الأمينية من الجليادين داخل نفسها ، وتهضمها وتقسيمها إلى جزيئات أصغر ، والتي يتم إرجاعها بعد ذلك إلى سطحها ويتم التعبير عنها من خلال رابطة مع جزيئات معقد التوافق النسيجي الكبير من الدرجة الثانية.النتائج لديها قدرة قوية على تنشيط الخلايا الليمفاوية التائية ، والتي تبدأ استجابة مناعية تسبب تلفًا موضعيًا ، يتمثل في "التهاب يحدث في جدار الأمعاء ، و" تنشيط الخلايا الليمفاوية البائية ، التي تنتج أجسامًا مضادة ضد الغليادين (مضادات الغليادين) والأجسام المضادة الأخرى ( تسمى مضادات endomysium و anti-transglutaminase) ، والتي تنتمي جميعها إلى فئة المناعة لوبولين أ. من النتائج المهمة الأخرى التي يمكن أن تحدث حدوث خلل في إنتاج اللاكتاز (إنزيم مسؤول عن هضم اللاكتوز) ، والذي ينطوي أيضًا على "عدم تحمل الحليب ومنتجات الألبان ، إذا لم يكن موجودًا بالفعل.
أعراض الاضطرابات الهضمية
لمزيد من المعلومات: أعراض الاضطرابات الهضمية
يحدث مرض الاضطرابات الهضمية في كثير من الأحيان في مرحلة الطفولة ، ولكن في الواقع يمكن أن يحدث في أي عمر ، لدرجة أن الحالات التي يتم تشخيصها بعد سن الستين تزداد. وتعتمد شدة الأعراض على مدى انتشار المرض على طول الأمعاء ، حيث أن أقل يمكن أن تسبب الأشكال الواسعة ، والتي عادة ما تشمل الجزء الأول فقط من الأمعاء الدقيقة ، مشاكل دقيقة لا تُعزى على الفور إلى متلازمة سوء الامتصاص لمرض الاضطرابات الهضمية. كلاسيكي، واحد تحت الإكلينيكي، ونموذج صامتة.
في الشكل الكلاسيكي ، هناك إسهال ، إسهال دهني (براز غني بالدهون وبالتالي كريه الرائحة) ، فقدان الوزن وكل تلك المشاكل التي تميز سوء الامتصاص العالمي ، خاصة فيما يتعلق بالفيتامينات والحديد وحمض الفوليك. في بعض الأحيان ، حتى في حالة عدم وجود إسهال ، من الشائع جدًا ملاحظة "فقر الدم الناجم عن نقص الحديد (نادرًا أيضًا بسبب نقص حمض الفوليك و / أو فيتامين ب 12) أو التهاب الفم القلاعي (تقرحات مؤلمة داخل تجويف الفم) تتكرر .
يتميز الشكل تحت الإكلينيكي لمرض الاضطرابات الهضمية بأعراض طفيفة وعابرة وخارجه على ما يبدو ، والتي يشير إليها الطبيب المتمرس فقط إلى هذه الحالة.
يتميز الشكل الصامت بغياب الأعراض والعلامات التي تشير إلى سوء الامتصاص.
في كل من الشكلين الكامل والجزئي ، من الممكن ، وإن كان نادرًا ، حدوث ظواهر مثل زيادة الترانساميناسات ، وزيادة عدد الصفائح الدموية ، والاضطرابات العصبية (تغيرات في التوازن ، والصرع) ، والعقم ، والإجهاض المتكرر ، وتغيرات الجلد مثل البقع يتم ملاحظتها وتساقطها لذلك فمن المستحسن ، في ظل وجود مشاكل سريرية من هذا النوع لا يمكن تفسيرها بسهولة ، التحقق مما إذا كان الداء البطني في تقدم أم لا.
هناك أيضًا "ارتباط بين الداء البطني وأمراض أخرى ، مثل التهاب الجلد الحلئي الشكل ، وهو عبارة عن آفة جلدية تتميز بحطاطات وحويصلات شديدة الحكة موضعية بشكل تفضيلي للمرفقين والركبتين والجذع والرقبة ، ولكن أيضًا مع النوع الأول مرض السكري ، التهاب الغدة الدرقية المناعي الذاتي ، متلازمة سجوجرن ، التهاب المفاصل الروماتويدي ، اعتلال الكلية بالجلوبيولين المناعي (IgA) ، متلازمة داون ، تليف الكبد الصفراوي الأولي ، التهاب الأقنية الصفراوية المصلب ، والصرع.هذه الحالات هي ميل للإصابة بأمراض المناعة الذاتية ، حيث يتمرد الجهاز المناعي للمريض ضد خلايا نفس الموضوع ، يحدد كلا من الداء البطني والحالة المصاحبة له.
يمكن أن يؤدي هذا المرض إلى مضاعفات مهمة ، مثل الأورام اللمفاوية المعوية وأورام تجويف الفم والمريء والأمعاء الدقيقة أو حتى إلى تغييرات مهمة غير سرطانية في الأمعاء الدقيقة ، مثل بعض التغييرات التشريحية الدائمة في بنية الأمعاء الدقيقة ، مما يجعل سوء الامتصاص غير قابل للتصحيح عن طريق التخلص من الغلوتين من النظام الغذائي.
تشخبص
لمزيد من المعلومات: اختبارات لتشخيص مرض الاضطرابات الهضمية
يتم إجراء التشخيص الأكثر دقة ، للمريض الذي يعاني من أعراض مرض الاضطرابات الهضمية ، باختبار يسمى "خزعة الغشاء المخاطي الصائم" ، والذي يكشف عن الآفات المميزة. وتتمثل في استئصال جزء من الغشاء المخاطي للأمعاء الدقيقة (الصائم) جراحيًا ومراقبته تحت المجهر (الفحص النسيجي والخلوي) ، ويجب إجراء خزعتين: واحدة قبل النظام الغذائي الخالي من الغلوتين ، والتي توضح الآفات النموذجية ، وواحد بعد عام من اتباع نظام غذائي خالٍ من الغلوتين ، والذي يجب أن يظهر تحسنًا ملحوظًا. الآفات قابلة للعكس: في الواقع ، يعود الغشاء المخاطي إلى المظهر الطبيعي بعد بضعة أشهر من اتباع نظام غذائي خالٍ من الغلوتين. يمكن إجراء الخزعة بالتنظير الداخلي ، إدخال أنبوب رفيع مرن في فم المريض ويمرره عبر المريء والمعدة حتى الاثني عشر والصائم ؛ يسمح بأخذ عينات مستهدفة في النقطة التي يظهر فيها جدار الأمعاء متغيرًا. ومع ذلك ، هناك طرق أبسط بكثير ، من خلال أخذ عينات الدم ، والتي يتم إجراؤها قبل الخزعة ، والتي تستخدم على نطاق واسع لهذا السبب ، وكذلك لدراسات scre ening. وهي تتكون في مصل البحث عن الأجسام المضادة المميزة للمرض (مضادات الغليادين ، ومضادات بطانة الرحم ، ومضادات الجلوتاميناز). الجسم المضاد الإيجابي ليس تشخيصيًا ، ولكنه مفيد في اختيار هؤلاء المرضى لأخذ خزعة من الأمعاء.
علاج او معاملة
لمعلومات إضافية: أدوية لعلاج الداء البطني
العلاج الأساسي هو التخلص من جميع الأطعمة التي تحتوي على مشتقات القمح والشعير والجاودار من النظام الغذائي ، واستبدالها بالأرز أو الذرة أو البطاطس أو الصويا أو التابيوكا. في البداية على الأقل ، من الأفضل تجنب الشوفان. حتى الجعة يجب التخلص منها ، في حين أنه من الممكن استهلاك النبيذ والمشروبات الروحية بحرية ، بما في ذلك الويسكي. لسوء الحظ ، يمكن أيضًا العثور على كميات صغيرة من الغلوتين في المضافات الغذائية ، أو المستحلبات ، أو المثبتات ، أو في الأدوية (الكبسولات والأقراص التي تحتوي على النشا) ، فمن المستحسن التحقق من أن أي طعام أو دواء لا يحتوي على الغلوتين. في حالة وجود مرض الاضطرابات الهضمية ، فمن المستحسن ، على الأقل في البداية ، الامتناع عن استهلاك الحليب أو منتجات الألبان المنتجات ، حيث قد يحدث عجز أيضًا في إنتاج الأمعاء من اللاكتاز.
مقالات أخرى عن "مرض الاضطرابات الهضمية"
- الأطعمة الخالية من الغلوتين
- مرض الاضطرابات الهضمية
- الداء البطني: الأعراض ، عوامل الخطر ، التشخيص
- اختبارات لتشخيص الداء البطني
- الأجسام المضادة للجليدين
- الأجسام المضادة للجليدين
- ترانسجلوتاميناز وتشخيص مرض الاضطرابات الهضمية
- التهاب الجلد الحلئي الشكل: أكزيما دوهرينغ
- الاضطرابات الهضمية والغدة الدرقية
- مرض الاضطرابات الهضمية - أدوية لعلاج مرض الاضطرابات الهضمية
- مرض الاضطرابات الهضمية: التغذية والمشورة والعلاج