النقاط الرئيسية
التهاب اللفافة الناخر هو عدوى شديدة وعنيفة ومفاجئة للأنسجة الرخوة ، مع مسببات بكتيرية في الغالب.
التهاب اللفافة الناخر: الأسباب
البكتيريا الأكثر مشاركة في التهاب اللفافة الناخر هي: المجموعة أ β العقديات الحالة للدم ، المكورات العنقودية (خاصةً المكورات العنقودية الذهبية) ، اللاهوائية التي تنتمي إلى جنس المطثية ، فيبرايو بارايموليتيكوس, Vibrio vulnificus, بكتيريا غازية قؤوبة.
التهاب اللفافة الناخر: الأعراض
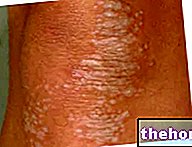
تشمل العلامات والأعراض الأكثر شيوعًا في التهاب اللفافة الناخر: احمرار الجلد ، والقشعريرة ، والضعف ، والإسهال ، والألم المحدود ، والوذمة ، والحمى ، والكدمات ، ونخر الأنسجة ، والصدمة ، والتعرق ، والقيء. إذا تُركت دون علاج ، فإن نخر الأنسجة يعطي إنذارًا سيئًا.
التهاب اللفافة الناخر: العلاج
يجب أن يكون علاج التهاب اللفافة الناخر فوريًا ويتكون من إعطاء المضادات الحيوية بجرعات عالية والاستئصال الجراحي للأنسجة المصابة. العلاج الداعم المكثف وغرفة الضغط العالي مفيدة أيضًا.
تعريف
لحسن الحظ ، فإن التهاب اللفافة الناخر هو عدوى شديدة للأنسجة الرخوة ، وعادة ما تسببها البكتيريا المسببة للسموم. يؤثر التهاب اللفافة الناخر على الطبقات العميقة من الجلد ، وينتشر بسرعة عبر اللفافة السطحية والعميقة للأنسجة الرخوة تحت الجلد.
- أي جزء عميق من الأنسجة الرخوة - الأدمة ، والأنسجة تحت الجلد ، والحزم العضلية - هو هدف محتمل لهذه العدوى القاتلة. ومع ذلك ، فإن التهاب اللفافة الناخر له تفضيل ملحوظ للأطراف السفلية والعجان وجدار البطن.
التهاب اللفافة الناخر هو مرض يبدأ فجأة ويجب علاجه في أقصر وقت ممكن بجرعات عالية من المضادات الحيوية عن طريق الوريد.
يُعرف التهاب اللفافة الناخر أيضًا بالعديد من الأسماء الأخرى ، والتي تعطي مؤشرًا فوريًا على شدة العدوى: السيلوليت الغرغرينا الحادة ومرض أكل اللحوم ومتلازمة بكتيريا أكل اللحوم. اعتمادًا على مكان الإصابة ، يأخذ التهاب اللفافة الناخر أسماء مختلفة: غرغرينا فورنييه (التهاب اللفافة الناخر في كيس الصفن والفرج) هـ ذبحة لودفيج (التهاب اللفافة الناخر في الفضاء تحت الفك السفلي).
التهاب اللفافة الناخر هو عدوى نادرة جدًا ولكن معدل الوفيات مرتفع للغاية.
الأسباب والتصنيف
يحدث التهاب اللفافة الناخر بسبب الالتهابات البكتيرية (في الغالب) والفطرية (النادرة).
من وجهة نظر علم الأمراض ، يتم التعرف على العديد من الكيانات المختلفة:
- النوع الأول من التورم الناخر: تسبب العدوى متعددة الميكروبات أيضًا وقبل كل شيء عن طريق المكورات العقدية من النوع A (الأبراج العقدية) ، C و G. هذا الشكل من التهاب اللفافة الناخر يؤثر بشكل خاص على مرضى نقص المناعة أو مرضى الأمراض المزمنة.
- النوع الثاني من التورم الناخر: عدوى أحادية الميكروبية ، تحمل بشكل خاص من قبل المجموعة A العقدية أو المكورات العنقودية أو اللاهوائية التي تنتمي إلى جنس كلوستريديوم (على سبيل المثال. المطثية الحاطمة). أيضا المكورات العنقودية الذهبية المقاومة للميثيسيلين (MRSA) تشارك في هذا النوع من التهاب اللفافة الناخر.
- النوع الثالث من التورم الناخر: العدوى الخطيرة التي تنقلها الكائنات الحية الدقيقة البحرية ، مثل فيبرايو بارايموليتيكوس, Vibrio vulnificus و بكتيريا غازية قؤوبة. الأشخاص الذين يعانون من أمراض الكبد هم الأكثر حساسية لهذا النوع من التهاب اللفافة الناخر: هذه العدوى خبيثة ومميتة بشكل خاص (إذا لم يتم علاجها على الفور ، تحدث الوفاة في غضون 48 ساعة من ظهور الأعراض الأولى).
- النوع الرابع من التورم الناخر: الالتهابات الفطرية. المرضى الذين يعانون من جروح أو حروق رضحية هم أكثر عرضة للإصابة بالعدوى الفطريات الفطرية؛ الذين يعانون من نقص المناعة هم أكثر عرضة لداء الفطريات التي تسببها المبيضات البيض.
من الإحصاءات الطبية ، يتضح أن التهاب اللفافة الناخر يحدث في كثير من الأحيان في بعض فئات المرضى: مرضى السكر ، مدمنو المخدرات ، مدمنو الكحول ، مرضى الأوعية الدموية ونقص المناعة بشكل عام. من بين عوامل الخطر الأخرى ، نتذكر أيضًا: السل ، والأورام الخبيثة ، والعدوى بالهربس النطاقي (الفيروس المسؤول عن جدري الماء ونار القديس أنتوني).
ومع ذلك ، لا يُعفى الأشخاص الأصحاء من المرض.
أعراض
عادة ما تظهر أعراض التهاب اللفافة الناخر في غضون أيام قليلة. تترسب الصورة الأعراضية في غضون 48 ساعة في المرضى المصابين Vibrio spp. و بكتيريا غازية قؤوبة: في مثل هذه الحالات ، الموت يلوح في الأفق في غضون ساعات قليلة.
بشكل عام ، تختلف أعراض التهاب اللفافة الناخر بمرور الوقت: فكلما تطور المرض ، زادت الأعراض سوءًا. دعونا نرى بالتفصيل مسار المرض:
- في اليومين الأولين بعد الإصابة ، يشكو المريض من الألم المحدود والمستمر ، والإريما ، والتورم. ويمكن بسهولة الخلط بين هذا الثالوث العرضي والعلامات المميزة للحمرة والتهاب النسيج الخلوي المعدي. لم يتم تحديد هوامش العدوى بشكل جيد. يمتد "ليونة" "الجلد إلى ما بعد نقطة العدوى. خلال هذه المرحلة ، لا يستجيب المرض للعلاجات بالمضادات الحيوية. ونادرًا ما يلاحظ التهاب الأوعية اللمفاوية. وتشمل الأعراض الأخرى: التهاب الأوعية اللمفاوية. والقيء.
- بعد 2-4 أيام ، يسبب التهاب اللفافة الناخر إديما ، إريفا منتشر ، آفات فقاعية ونزيف. الجلد ، الذي احمر في البداية ، يتحول إلى اللون الرمادي ، وهو مرادف للنخر. تكون أنسجة الجلد صلبة ومتوترة عند اللمس ، في حين أن حزم العضلات لم تعد محسوسة. في هذه المرحلة ، لا يشعر الكثير من المرضى بالألم ، لأن التهاب اللفافة الناخر يدمر الأعصاب.
- في اليوم الرابع / الخامس ، يعاني المريض من فرط التوتر والارتباك والنبض والصدمة الإنتانية.
إذا لم يتم علاجه على الفور ، فإن التهاب اللفافة الناخر يكون قاتلاً لـ 73٪ من المرضى.
تشخبص
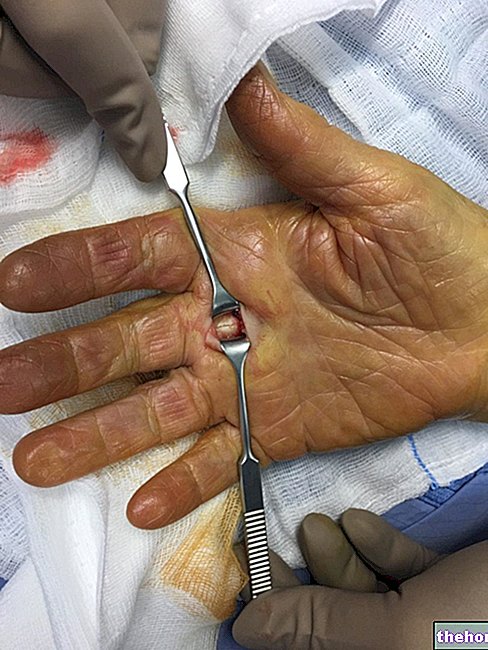
يتكون تشخيص التهاب اللفافة الناخر من "المراقبة الطبية للآفات. في حالة الاشتباه في التهاب اللفافة الناخر ، يخضع المريض لفحص التصوير المقطعي المحوسب وتحليل الدم وخزعة جزء من الأنسجة المصابة. بالإضافة إلى تقنيات التشخيص المذكورة ، يتم إجراء جراحة استكشافية فورية ، مفيد للأغراض التشخيصية والعلاجية: بعد التأكد من التهاب اللفافة الناخر ، يتم إزالة جزء كبير من الأنسجة المصابة على الفور ، وفي حالة انتشار العدوى إلى المناطق المحيطية ، يتم بتر الطرف.
تشخيص متباين
يعد تشخيص التهاب اللفافة الناخر معقدًا للغاية في مراحله المبكرة: وغالبًا ما يتم الخلط بين هذا الشكل المعدي والتهاب النسيج الخلوي الجرثومي. يؤجل التأخير التشخيصي العلاج ، وبالتالي فإن خطر حدوث نتيجة قاتلة يزيد بشكل مبالغ فيه. بالنسبة للتشخيص التفريقي ، من المهم تركيز الانتباه على بعض العوامل التي ، في السيلوليت المعدية ، ليست واضحة جدًا أو حتى غائبة:
- نعومة واضحة للجلد المصاب
- الألم المفرط الذي يبرز عند اللمس
- ظهور بثور وكدمات على الجلد بالقرب من مكان الإصابة
علاج نفسي
يشمل علاج التهاب اللفافة الناخر ما يلي:
- العلاج الجراحي: يتكون من إزالة الأنسجة المصابة حتى بتر الأطراف ، ونظراً لدقة العملية وتعقيدها ، يخضع المريض بشكل عام لعمليات جراحية متعددة ، من المحتمل أن تكون مرتبطة بزرع الجلد والأنسجة.
- إعطاء جرعات عالية من المضادات الحيوية: يشار أيضًا إلى العلاج بالمضادات الحيوية في حالة الاشتباه في التهاب اللفافة الناخر. يتكون العلاج من مزيج من المضادات الحيوية ، ويبدو أن البنسلين والكليندامايسين والفانكومايسين هو الأكثر فعالية.
- العلاج الداعم المكثف: مفيد في التعامل مع انخفاض ضغط الدم والاستجابة الالتهابية العنيفة للكائن الحي والصدمة الإنتانية. هنا ، يخضع المريض المصاب بالتهاب اللفافة الناخر لنقل السوائل والدم.
- العلاج بالأكسجين عالي الضغط: استراتيجية العلاج المحددة لجميع المرضى الذين يعانون من تدمير الأنسجة والجروح الشديدة.
التدخل الفوري ضروري لمنع النتيجة المميتة للمريض المصاب بالتهاب اللفافة الناخر.



















.jpg)