بعد الحديث عن هشاشة العظام بشكل عام ، في هذا الفيديو نلقي نظرة فاحصة على كيفية التعرف عليه وعلاجه والوقاية منه.
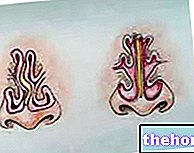
قبل الخوض في هذه الجوانب ، أود أن أذكرك بإيجاز أن هشاشة العظام مرض يتسم بفقدان أنسجة العظام. هذه الخسارة تجعل العظام أكثر هشاشة ، مما يزيد من خطر الكسر من صدمة طفيفة للغاية. وتجدر الإشارة إلى أن قدرًا معينًا من كتلة العظام يتم فقده فسيولوجيًا وحتمًا مع تقدم العمر. ومع ذلك ، هناك عوامل تساعد على تقليل حجم العظام ، في المقام الأول نقص هرمون الاستروجين الناتج عن انقطاع الطمث. يمكن أن تؤدي العلاجات الدوائية المطولة بالكورتيزون أو مثبطات المناعة أيضًا إلى تعزيز ظهور هشاشة العظام ، بالإضافة إلى النحافة المفرطة ونقص التغذية وإدمان الكحول وبعض الأمراض ، مثل متلازمة كوشينغ وفرط نشاط الغدة الدرقية. في الحلقة السابقة قلنا أيضًا أن هشاشة العظام أمر صعب التعرف على المرض. في معظم الأوقات ، في الواقع ، لا يسبب أي أعراض يمكن أن تجعلنا نشك في وجوده. بمرور الوقت فقط ، يمكن أن يعطي هشاشة العظام علامة على نفسه ، مع ظهور ألم العظام الذي يزداد سوءًا في وجود الحمل ؛ نموذجي أيضًا هو انخفاض القامة بسبب انحناء العمود الفقري. غالبًا ما يظهر هشاشة العظام فجأة مع أحد الكسور النموذجية "بسبب هشاشة العظام". لتجنب هذه المفاجأة السيئة ، سن معينة ، ضروري لإجراء تقييم دقيق للمخاطر الفردية للإصابة بهشاشة العظام. ولذلك فمن الضروري مراعاة أي "عوامل خطر" ، مثل ما يصاحب ذلك وجود العديد من أمراض هشاشة العظام أو العلاجات الدوائية. علاوة على ذلك ، بالنسبة لجميع النساء اللواتي اقتربن من سن اليأس ، وفي أي حال حتى سن 65 حتى عند الذكور ، يُنصح بالخضوع لفحص قياس الكثافة ، يسمى قياس معادن العظام المحوسب (MOC). يقيس هذا الاختبار حالة تمعدن العظام ، وهو معيار أساسي لتحديد درجة هشاشة العظام وخطر حدوثها ؛ على وجه الخصوص ، كلما انخفضت "كثافة المعادن في العظام" ، زاد خطر ترقق العظام ، وبالتالي الإصابة بهشاشة العظام. الآن دعنا نرى بمزيد من التفصيل ما يتكون منه هذا الاختبار.
قياس معادن العظام المحوسب ، المعروف باسم قياس كثافة العظام ، هو تحقيق أساسي لإثبات صحة الهيكل العظمي. نحن نتحدث عن فحص طفيف التوغل وغير مؤلم تمامًا ، والذي يستخدم الأشعة السينية لتقييم كمية المعادن الموجودة في العظام. المناطق التي تم تقييمها بشكل عام هي العمود الفقري القطني وعظم الفخذ. لمزيد من التفاصيل ، يقارن فحص قياس الكثافة "كثافة" العظام الموجودة في المريض بمتوسط قيمة مجموعة مرجعية أصغر سناً. يتم التعبير عن نتيجة هذه النسبة في ما يسمى درجة T ، وهي قيمة عددية معبر عنها في الانحرافات المعيارية (SD). تخبرنا علامة T ، بالإضافة إلى وصف كثافة عظام المريض ، إلى أي مدى يختلف هذا عن ذلك الذي يعتبر طبيعيًا في مجموعة مرجعية. وفقًا لمنظمة الصحة العالمية ، فإن درجة T أقل من 2.5 SD (-2.5 SD) تدل على هشاشة العظام. النتيجة بين -1 و -2.5 SD تدل بدلاً من ذلك على هشاشة العظام ؛ في هذه الحالات ، فقد الهيكل العظمي كثافة المعادن في العظام ، ولكن لا يوجد حتى الآن هشاشة العظام. من ناحية أخرى ، يعتبر الاختبار طبيعيًا إذا لم تختلف درجة T بأكثر من انحراف معياري واحد (-1).
بالإضافة إلى قياس كثافة العظام ، يمكن أن يستفيد تشخيص هشاشة العظام من الاختبارات المفيدة الأخرى ، المصممة لتأكيد وجود المرض ، ولكن أيضًا لفهم أسبابه. قد يستخدم الأطباء الأشعة السينية للعمود الفقري ، وهو أمر مفيد في تشخيص الكسور الفقرية وتأريخها. بمعنى آخر ، يمكنه تقييم ما إذا كانت هناك إصابات حديثة أو سابقة ، لأنه ، كما سبق وصفه ، قد تكون هذه الكسور بدون أعراض في بعض الأحيان. يستخدم بعض المتخصصين طريقة لتحليل الفقرات القطنية والظهرية تسمى قياس التشكل الفقري. يعتمد هذا الفحص على قياس ارتفاعات الأجسام الفقرية للتأكد من وجود أو عدم وجود كسر فقري جديد. يمكن إجراء قياس التشكل الفقري باستخدام مقياس الكثافة أو التصوير الشعاعي القياسي للعمود الفقري. الاختبارات المعملية هي أيضًا مكمل مهم في عملية تشخيص هشاشة العظام. في الواقع ، تسمح اختبارات الدم والبول بتقييم حالة التمثيل الغذائي للعظام ، ويمكن أن تحدد العوامل المسببة المحتملة وتكون مفيدة بشكل خاص عند الاشتباه في وجود شكل ثانوي من هشاشة العظام. بالإضافة إلى الفحوصات الروتينية ، يتم أيضًا تقييم سلسلة من المتغيرات تسمى "علامات إعادة تشكيل العظام". لإعطاء بعض الأمثلة ، يمكن تحديد مستويات فوسفات الدم والكالسيوم والكالسيوم والفوسفات على مدار 24 ساعة وفوسفاتيز العظام القلوية وهرمون الغدة الجار درقية ومستويات فيتامين د النشطة الأيضية.
بالنظر إلى أسباب المنشأ العديدة المحتملة ، تتطلب الأشكال المختلفة لهشاشة العظام مناهج علاجية مختلفة. ومن ناحية أخرى ، فإن أهداف العلاج شائعة ، والتي تتمثل في تحسين الخصائص النوعية والكمية لأنسجة العظام ، في إبطاء عملية مرضية ، وفي زيادة مقاومة الصدمات لتقليل مخاطر الكسر. يمكن أن تعمل الأدوية المسماة بمضادات هشاشة العظام وفقًا لآليتين مختلفتين ؛ بعضها يمنع ارتشاف العظام ، وبالتالي يعارض هدم العظام ، بينما يحفز البعض الآخر تكوين عظم جديد وبالتالي ترسب أنسجة عظمية جديدة. الأول ، الذي يسمى الأدوية المضادة للارتشاف ، لديه القدرة على الحد من تدهور كتلة العظام ؛ في الممارسة العملية ، فإنها تمنع العمليات التي تحدد فقدان أنسجة العظام عن طريق ناقضات العظم. من بين الأدوية ضد إعادة الامتصاص نتذكر أولاً البايفوسفونيت. من ناحية أخرى ، لدينا الأدوية المكونة للعظام ، والتي تحفز عمليات التمثيل الغذائي التي تحدد تكوين عظام جديدة. فقط لإعطاء أمثلة أخرى ، نذكرك أنه في حالات مختارة يمكن استخدام مُعدِّلات مستقبلات هرمون الاستروجين الانتقائية (SERMs). هذه الأدوية ، مثل رالوكسيفين ، تعيد إنتاج تأثيرات الإستروجين على أنسجة العظام ، مما يعزز تجديد العظام. من بين الأدوية التي تم تطويرها مؤخرًا والمستخدمة في أشد أشكال هشاشة العظام ، نتذكر تيريباراتيد ، وهو نظير لهرمون الغدة الجار درقية الذي يعمل عن طريق تعزيز ترسب مادة عظمية جديدة. من ناحية أخرى ، يعمل دينوسوماب عن طريق منع تنشيط الخلايا الآكلة للعظام ، وبالتالي زيادة كثافة العظام وتقليل خطر الإصابة بالكسور. ومن بين جميع هذه الأدوية ، من الواضح أن اختيار العلاج الذي سيتم اعتماده ليس عشوائيًا ، ولكنه يتكيف من قبل الطبيب على أساس الخصائص الفردية للمريض.
يمكن الوقاية من هشاشة العظام ، أولاً وقبل كل شيء ، من خلال ممارسة النشاط البدني المنتظم لتقوية العضلات وتحسين خفة الحركة والوضعية والتوازن. أذكرك ، في الواقع ، أن التثبيت المطول يمكن أن يكون له آثار سلبية على الهيكل العظمي. على وجه الخصوص ، يتم الحصول على أكبر الفوائد من خلال ممارسة الأنشطة الرياضية التي تحمل الأثقال ، مثل المشي أو الجري أو الرقص ، ومن الواضح اتخاذ الاحتياطات المناسبة في حالة الإصابة بهشاشة العظام المتقدمة. بالإضافة إلى النشاط البدني ، فإن نمط الحياة الصحيح يشمل أيضًا تجنب التدخين والمشروبات الكحولية. علاوة على ذلك ، يمكن الوقاية من هشاشة العظام على المائدة ، مع اتباع نظام غذائي صحي ومتوازن. ومن هذا المنطلق ، من المفيد اتباع نظام غذائي غني بالفواكه والخضروات ، والذي يوفر أيضًا كمية كافية من الكالسيوم ، الموجود في المقام الأول في الحليب ومشتقاته ، مثل الجبن والزبادي. ومن المعروف ، في الواقع ، أن النقص الكبير في الكالسيوم يمكن أن يساهم في زيادة خطر الإصابة بهشاشة العظام. إلى جانب الكالسيوم ، يلعب فيتامين (د) أيضًا دورًا أساسيًا في الوقاية. ويمكن تناول هذا الفيتامين مع النظام الغذائي من خلال الأطعمة الحيوانية ؛ ومع ذلك ، يتم تصنيع الكمية الغالبة من فيتامين (د) من خلال تعرض الجلد لأشعة الشمس. الحياة في الهواء الطلق ، بالإضافة إلى استهلاك الأطعمة مثل الحليب ومنتجات الألبان والسلمون والسردين والبيض. إذا لم يكن كل هذا كافيًا ، فيمكن أيضًا الإشارة إلى مكمل غذائي كافٍ من الكالسيوم وفيتامين د من خلال مكملات معينة ، بموجب وصفة طبية وإشراف طبي.