عمومية
تضيق الشريان السباتي هو مرض يصيب الجهاز الشرياني السباتي.
يشير مصطلح التضيق ، في هذه الحالة ، إلى انخفاض في عيار الأوعية الدموية ، مما يؤدي إلى انخفاض تدفق الدم في اتجاه مجرى التضيق ؛ يتبع حالة معاناة للأعضاء التي يصل إليها ، بسبب نقص الأكسجين والمواد المغذية التي ينقلها الدم.

السبب الرئيسي لتضيق الشريان السباتي هو تصلب الشرايين ، وهو شكل معين من أشكال تصلب الشرايين يؤثر على الأوعية الدموية الكبرى.
ما هو تضيق الشريان السباتي .. علم التشريح المرضي
تقييد (من اليونانية στενόω، الضيق) للشريان السباتي هو تضيق تجويف الوعاء السباتي. قبل الشروع في الوصف التفصيلي لعلم الأمراض ، من المفيد أن نتذكر بإيجاز "تشريح نظام الشريان السباتي. يتكون هذا الأخير" من:
- اثنان من الشرايين السباتية المشتركة ، الأيمن والأيسر.
- فرعان للشريان السباتي المشترك: الشريان السباتي الداخلي والخارجي.
- الفروع الجانبية ، والتي تنشأ من السباتي الداخلي والخارجي.
يوفر نظام الشريان السباتي ، من خلال تشعباته المختلفة ، المناطق الدماغية ومناطق الرأس المقابلة للوجه والعينين. يؤدي الانسداد الجزئي أو الكلي للشريان السباتي إلى حدوث ظاهرة إقفارية تؤثر على الأنسجة المروية ، نظرًا لضعف معدل تدفق الدم الذي يضخه القلب ، ومن الواضح أن نتيجة انسداد الشريان السباتي مأساوية. الخضوع للنخر (موت الخلايا): يمكن أن يتبع نخر الأنسجة سكتة دماغية ، وعندما يكون تضيق الشريان السباتي شديدًا ، يموت الشخص المريض.
من دراسات التشريح المرضي (أي كيف يبدو النسيج أو العضو المصاب بمرض ما) ، التي أجريت على السباتات المتأثرة بالتضيق ، ظهرت الخصائص التالية:
- يكون الانسداد أكثر شيوعًا في الشريان السباتي الأيسر ، والذي ينشأ مباشرة من القوس الأبهري في الصدر. والسبب كالتالي. يفضل أن يؤثر تصلب الشرايين على الأوعية الكبيرة ، وفي حالة الشريان السباتي الأيسر ، يكون الاتصال مباشرًا مع أكبر الوعاء يهيئها لمخاطر التضيق ، من أصل عصيدي ، أعلى من الشريان السباتي الأيمن ؛ هذا الأخير ، في الواقع ، ينشأ من الشريان المجهول ، والذي ينشأ بدوره من قوس الأبهر.
- آفات الدماغ ، بسبب نقص التروية ، يتم تمييزها بشكل أو بآخر وفقًا لمدى تضيق الشريان السباتي. هناك تناسق مباشر: زيادة انسداد الوعاء يعني حدوث ضرر أكثر خطورة وتفاقمًا تدريجيًا للأعراض.
- تحدث الانسدادات عادة على مستوى التشعبات وفي أصل الفروع الجانبية للشريان السباتي.
يعد تضيق الشريان السباتي من الأمراض الذكورية ، حيث أن تصلب الشرايين ، وهو السبب الرئيسي للتضيق ، يصيب الرجال أكثر من النساء. علاوة على ذلك ، فهو مرض لا يستثني أحداً ، بالنظر إلى أن تصلب الشرايين هو حالة تصيب كل فرد عاجلاً أم آجلاً.
أسباب تضيق الشريان السباتي. الفيزيولوجيا المرضية
السبب الرئيسي لتضيق الشريان السباتي هو تصلب الشرايين ، وهو شكل معين من أشكال تصلب الشرايين ، والذي يفضل أن يؤثر على الأوعية الشريانية ذات العيار الكبير.يتسم تصلب الشرايين بظهور غلالة متوسطة من الوعاء الشرياني ، من لوحة مرتفعة مع خطوط دقيقة. هذا التركيز يسمى تصلب الشرايين. العصيدة لها تناسق فيبروليبيد: المكون الليفي ناتج عن تكاثر النسيج الضام الليفي (النسيج الضام الندبي) ؛ من ناحية أخرى ، يأتي المكون الدهني من بلازما الدم ويتكون من بلورات الكوليسترول والدهون الثلاثية والدهون الأحماض.
يرجع ظهور التصلب إلى عوامل مختلفة ، وكلها على نفس القدر من الأهمية. وأشهرها:
- ارتفاع ضغط الدم
- بدانة
- دخان
- فرط كوليسترول الدم
- الحياة المستقرة
- داء السكري
- شيخوخة
تنشأ التصلب ، الذي يتطور على مستوى الغلالة الحميمة من الوعاء الدموي ، نتيجة عدم التوازن بين جدار الوعاء الدموي والدم المنتشر في تجويف الشريان. بمعنى آخر ، تؤدي العوامل التي تسبب تصلب الشرايين إلى تغيير تدفق الدم في الوعاء إلى درجة التسبب في حدوث ضرر في جدار الوعاء الدموي ، أي في البطانة. تخلق الآفة حالة التهابية وتجذب خلايا بلازما الدم ، مثل خلايا الدم الحمراء وخلايا الدم البيضاء ، التي ينتج عن تدخلها أول لويحة صغيرة. يؤدي ارتفاع ضغط الدم ، على سبيل المثال ، إلى حدوث تدفق دائري داخل الشرايين. وهذا يفسر سبب تطور التصلب العصيدي بشكل اختياري حيث توجد تشعبات في الشريان السباتي: هنا تكون الضغوط التي يتعرض لها الوعاء أعلى. مثال آخر على عدم الاستقرار في العلاقة بين الجدار الداخلي للشريان السباتي والدم يتعلق بالشيخوخة ، وهو حدث يؤثر على كل فرد ، فهو يقلل من مرونة وانقباض الشرايين ، وبالتالي تعديل تدفق الدم.
يتم إثراء الصورة ، علاوة على ذلك ، بتكوين خثرة على مستوى تصلب الشرايين. الخثرة عبارة عن كتلة صلبة من خلايا الدم. والنتيجة طبيعية ، حيث أنه عند حدوث الآفة ، هناك أيضًا استدعاء الصفائح الدموية أو الصفيحات والعوامل التي تتعامل مع عملية التخثر تساهم هذه العوامل في زيادة سماكة العصيدة ، وعند هذه النقطة يضيق تجويف الوعاء الدموي للشريان السباتي أكثر.
ومما يزيد الوضع سوءًا هو احتمال أن تتفكك الجلطة إلى جزيئات أصغر تضيع في مجرى الدم. يمكن أن تصل هذه الجسيمات الحرة ، التي تسمى الصمات ، إلى الدماغ ، وتسريع عمليات نقص التروية الدماغية والسكتة الدماغية.
الأسباب الأخرى لتضيق الشريان السباتي هي:
- تمدد الأوعية الدموية
- خلل التنسج العضلي الليفي
- التهاب الشرايين
- التواء
- اللف
الأعراض والعلامات
من العلامات السريرية لتضيق الشريان السباتي عدم وجود نبضات في الوعاء المصاب ، ويتم التحقق عن طريق الجس ولديه درجة معينة من عدم اليقين. في الواقع ، قد يكون النبض أيضًا متزامنًا مع تضيق الشريان السباتي.
العلامة الرئيسية التي تميز تضيق الشريان السباتي هي ما يسمى هجوم نقص تروية عابرة، المعروف أيضًا باسم TIA. يتم تعريفه على أنه مؤقت ، لأنه يحتوي على حد زمني: لا يزيد عن 24 ساعة. تحدث النوبة الإقفارية على مستوى الدماغ والوجه والعين ، أي المناطق التي لا يزودها الشريان السباتي المسدود بشكل كافٍ ، وتتجلى العلامات السريرية الناتجة عن النوبة الإقفارية العابرة في:
- فقدان السيطرة على الأطراف: شلل نصفي من الجانب المقابل للشريان السباتي المسدود. يُفسَّر ذلك لأن - على سبيل المثال - النصف الأيمن من الدماغ ، الذي يُزود به الشريان السباتي الأيمن ، يتحكم في أطراف الجانب الأيسر من الجسم.
- صعوبة في التحدث: تصبح اللغة أحيانًا غير مفهومة.
- مشاكل في الرؤية: ضعف أو تشوش الرؤية. العمى المحتمل ، والذي يظهر في البداية مع حجاب أسود أو رمادي يقع أمام العين ، وفي هذه الحالة تكون العين المصابة على نفس جانب الشريان السباتي المسدود.
- عدم التناسق في المشي.
- شلل جزئي في الوجه.
إذا كان التضيق ينطوي على ضرر إقفاري لكيان أكبر ، والذي يستمر حتى 3 أيام ، فإنه يسمى قشرة، هذا هو عجز عصبي إقفاري عكسي. تتشابه الأعراض مع أعراض النوبة الإقفارية العابرة.
أخيرًا ، إذا كان "انسداد الشريان السباتي شديدًا ويكاد يكون كاملًا ، فإن العَرَض الناتج يكون"السكتة الدماغية الإقفارية، أو السكتة الدماغية. كانت العواقب واضحة ولم تعد عابرة: الفرد الذي يتأثر بها يفقد تمامًا الحساسية ، وقدرة الحركة والوظائف المختلفة التي تتحكم بها المناطق التي لم يعد يتدفق فيها الأكسجين. وفي معظم الحالات ، يؤدي هذا الوضع إلى الموت.
تشخبص
يمكن أن يعتمد التشخيص الأولي لتضيق الشريان السباتي على مراقبة نبضات الشريان السباتي عن طريق ملامسة بسيطة. قد يعني عدم وجود نبض على مستوى أحد السباتين أن هناك انسداد.
اختبار مهم هو ما يسمى بعلامة الشريان السباتي ، وهو مفيد في تحديد ليس فقط وجود تضيق ، ولكن أيضًا أي من السبيل السباتي يكون مسدودًا. وهو يتألف من ضغط أحد الشريان السباتي بالتناوب ، مما يقطع تدفق الدم الذي يتدفق عبر الوعاء السباتي.إذا كان الشريان السباتي المضغوط هو الشريان السليم ، فبعد فترة تتراوح من 10 إلى 30 ثانية ، تظهر على المريض علامات توعك وشحوب وفقدان للوعي. إذا كان الشريان السباتي مضغوطًا مسدودًا بالفعل ، فإن المريض لا يظهر أعراضًا ، لأن الطريقة المعاكسة ، براءة الاختراع ، تعوض التدفق المنخفض ، بسبب التضيق ، إلى المناطق الدماغية.
تتكون الاختبارات التشخيصية الآلية من:
- الموجات فوق الصوتية دوبلر
- تصوير الأوعية الرقمي
- أنجيوسكانر
- انجيو
الموجات فوق الصوتية دوبلر. هذا فحص غير جراحي ، مفيد للطبيب لتحديد موضع اللويحة الدهنية ودرجة التضيق ، أي مدى تضيق التجويف. في الواقع ، إنها طريقة تسمح ، من خلال "الموجات فوق الصوتية ، بمراقبة مورفولوجيا جدران الأوعية وتحديد أي شذوذ ؛ ومع ذلك ، باستخدام دوبلر ، من الممكن تقييم الوضع الديناميكي الدموي من خلال تحليل الموجات فوق الصوتية ، وهي سرعة تدفق الدم ، في "منطقة الشريان السباتي المتأثرة باللويحة. ويكشف هذا الإسناد الأخير ، أي مدى انتقال الدم عند نقطة الانسداد ، عن درجة تضيق اللويحة العصيدية.
تصوير الأوعية الرقمي. وهو الفحص الأكثر دقة ، وهو مفيد في تقييم درجة التضيق ، ويتكون من حقن وسيط تباين معالج باليود في الدورة الدموية الشريانية ، عن طريق قسطرة. تجرى القسطرة في المنطقة المراد فحصها ، وفي هذه المنطقة يتبع مسار القسطرة بواسطة أجهزة التصوير الشعاعي التي توضح التركيب الداخلي للشريان السباتي.
تصوير الأوعية المقطعي المحوسب أو تصوير الأوعية المقطعي المحوسب. يعتمد على مسح منطقة الشريان السباتي ، وتظهر الصور التي تم الحصول عليها بواسطة أجهزة التصوير الشعاعي التركيب ثلاثي الأبعاد لتجويف الأوعية الدموية السباتية ، ويتطلب حقن وسيط تباين معالج باليود.
تصوير الأوعية بالرنين المغناطيسي. يتم في الفحص استخدام وسيط تباين مغناطيسي يتم حقنه في المريض ، وهو يسمح بتقييم موقع ومدى التغيرات في تجويف الوعاء السباتي.
علاج نفسي
العلاج الدوائي مفيد لتحسين أعراض المريض أو لمنع تفاقمها ، لكنه لا "يصلح" الآفة ، مثل التصلب العصيدي ، الموجودة في الشرايين. وهي تتضمن إعطاء:
- الأدوية التي تضعف الدم. يتم استخدامها لتجنب تكوين الجلطات الموجودة في المناطق المصابة بالتصلب أو تفاقمها. يمكن أن يتدهور تدهور الخثرة ، كما ذكرنا سابقًا ، إلى صمة. لتسييل الدم ، يمكن إعطاء المريض:
- العوامل المضادة للصفيحات. إنها تقلل من تراكم الصفائح الدموية وتكوين الكتلة ، ومن أكثرها استخدامًا الأسبرين.
- مضادات التخثر. تعمل على عوامل التخثر. يجب استخدامها بحذر قبل الجراحة أو إذا كان المريض يعاني من أمراض أخرى تتطلب علاجاً مضاداً للتخثر ومن أكثرها استخداماً الكومادين.
- الأدوية التي تحد من تطور اللويحات الدهنية
- العوامل الخافضة للدهون. إنها تقلل من مستوى الكوليسترول والدهون الثلاثية في الدم ، وهي الدهون التي تعمل في تكوين البلاك.
- مضادات السكر. يشار إليها لمرضى السكر. مرض السكري هو حالة تؤدي إلى تضيق الشريان السباتي.
- خافضات ضغط الدم. أنها تعمل على تطبيع ضغط الدم. يساعد تدفق الدم الدوراني ، الناتج عن ارتفاع ضغط الدم ، على إصابة الطبقة الداخلية للأوعية الدموية وما يترتب على ذلك من تكوين لويحات تصلب الشرايين.
من ناحية أخرى ، الجراحة هي الطريقة العلاجية الوحيدة المفيدة لاستعادة تدفق الدم الطبيعي داخل الشريان السباتي المسدود.
هناك نوعان من التدخل ممكنان:
- استئصال باطن الشريان. مع هذه الجراحة ، يتم التخلص من اللويحة الدهنية وأي كتل وبقايا مرتبطة على التوالي بالجلطات الدموية والصمات.
تتضمن هذه التقنية إزالة السترة الحميمية وجزء من الوسط الذي يوجد فيه التصلب ويتم إجراء العملية تحت تأثير التخدير الموضعي وبالتالي يبقى المريض واعيًا عن طريق شق مباشر على طول الجزء الأمامي من الرقبة. يتطلب الأمر الجراح لقطع تدفق الدم أولاً عبر الشريان السباتي. في هذه المرحلة ، يمكن للطبيب شق الشريان السباتي وفتحه وإزالة اللويحة. يتم تحديد منطقة الشق بوضوح بفضل الأجهزة التشخيصية ، وبمجرد إزالة اللويحة ، يتم استبدال الأنسجة الوعائية المزالة بأنسجة صناعية أو من أصل وريدي ، وفي هذه المرحلة يتم إغلاق الشريان السباتي.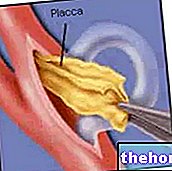
- رأب الوعاء السباتي والدعامات. تعمل العملية على "رفض" اللويحة الدهنية ، واستعادة الحجم الطبيعي لتجويف الوعاء السباتي. ويتم إجراؤها تحت التخدير الموضعي. ويعمل جراح الأوعية الدموية باستخدام قسطرتين: أحدهما مزود بشبكة معدنية (دعامة) والآخر به بالون. عن طريق إدخالها في الدورة الدموية الشريانية والوصول إلى المنطقة المصابة بالتصلب ، يضمن الطبيب ، عن طريق البالون ، إعادة إنشاء القطر الطبيعي للشريان السباتي المسدود ، وعن طريق المعدن الشبكة ، يتم الحفاظ على التوسيع ، ويتم نفخها فقط بمجرد إدخال القسطرة في منطقة البلاك. سيتم إزالته لاحقًا.

الجراحة ضرورية عندما يؤثر انسداد الشريان السباتي على أكثر من 70٪ من تجويف الوعاء الدموي. وينطبق الشيء نفسه في الحالات التي ، على الرغم من أن الانكماش أقل من حيث النسبة المئوية ، فإن الأعراض تتنبأ بإمكانية حدوث حالات حرجة ، مثل TIA أو RIND أو السكتة الدماغية. في غياب هذه الحالات المرضية الخطيرة وبنسب تضيق أقل من 70٪ ، فإن التدخل ليس بالأولوية ، ويرجع السبب إلى الحساسية الشديدة للعمليات الجراحية التي تنطوي على الشريان السباتي. عندما يكون المريض يعاني من مرحلة متقدمة من تضيق الشريان السباتي ، فإن المخاطر المصاحبة للتدخل لا تتجاوز تلك التي يمكن أن تسبب جلطة ، لذلك يتم التخلص من اللويحة.