الحركة هي قدرة الكائنات الحية على التحرك ، والانتقال من مكان إلى آخر.
أصبحت الحركة ممكنة من خلال التشكيل التشريحي للهيكل العظمي الذي يتحرك عن طريق تقلص العضلات. تشارك الهياكل التشريحية الأخرى (الأوتار ، والأعصاب ، والأربطة ، وما إلى ذلك) في الحركة ، وتشكل معًا ما يسمى بالجهاز الحركي.
يتكون الجهاز الحركي بدوره من ثلاثة أنظمة أو أنظمة متميزة:
- يشكل نظام الهيكل العظمي دعماً وإدخالاً للعضلات وحماية للأعضاء الداخلية. إنه نظام سلبي في الحركة: وهي الأجزاء الهيكلية التي يتم تحريكها نتيجة للعمل العضلي.
- جهاز مفصلي يتكون من المناطق التي تتقابل فيها الأجزاء العظمية مع الملحقات النسبية
- الجهاز العضلي. إنه العنصر النشط في تحريك المحرك ويمنح حركة الأحشاء وأجزائها.
يمكن أن يتعرض كل من هذه الأنظمة لإصابات أكثر أو أقل خطورة على مدار حياته ، وبينما يتعافى بعضها تلقائيًا ، يتطلب البعض الآخر تدخلًا جراحيًا و / أو دوائيًا.
ندرج أدناه أكثر إصابات الجهاز الحركي شيوعًا.
رضوض نظام العظام
1) الكسور: نعني بالكسر كسر في السلامة الهيكلية للعظام.
تتميز الكسور الرضحية ، حيث تعمل الصدمة على العظم الطبيعي ، والكسور المرضية أو العفوية ، التي تنتج عن الصدمات الضعيفة القادرة على التغلب على مقاومة العظام المتغيرة ، ولكن ليس مقاومة العظام الطبيعية. يمكن تحديد موقع الكسور بالضبط في النقطة التي تمارس فيها الأسباب عملها (كسور مباشرة) أو ، على العكس من ذلك ، تتواجد في نقطة بعيدة إلى حد ما (كسور غير مباشرة). يطلق عليهم اسم مكتمل إذا كان هناك جزأين مميزين أو أكثر ، وإلا فهي غير مكتملة وفي هذه الحالة يمكن كشفها أو تغطيتها ، اعتمادًا على ما إذا كان هناك انقطاع في الأجزاء اللينة العلوية أم لا ؛ أخيرًا نتحدث عن كسور مفتتة ، عندما يتم تقليل العظم إلى شظايا متعددة أو شظايا.
العلاج: يجب أن يهدف إلى الحصول على ندبة عظمية تسمى الكالس ويمكن تلخيصها في كلمتين: تصغير ، ضبط النفس.

على أي حال ، يجب إجراء الحد من الكسور في أسرع وقت ممكن بعد الإصابة (قبل حدوث تورم شديد في الأجزاء الرخوة وبدء إعادة تشكيل نهايات العظام) ، تحت التحكم الإشعاعي ، وبشكل عام ، تحت التخدير الموضعي أو التخدير العام ؛ هذا يخفف الألم الذي يشعر به الشخص المصاب عند تحريك شظايا العظام ويقلل المقاومة التي تتعارض مع جهد الجراح من خلال تقلص العضلات التي تقترب من الكسر.
بعد تقليل الشظايا ، من الضروري الحفاظ على التخفيض: يتم ذلك بمساعدة بعض الأجهزة التي تضمن عدم الحركة المطلقة للشظايا ؛ تتشكل أبسط الأجهزة بواسطة ألواح مرنة ومقاومة (الجبائر) يتم تطبيقها على طول الطرف المكسور للحفاظ على ثباتها: هذه الجبائر مصنوعة بشكل عام من الخشب أو المعدن المرن أو الصلب ، وسيتم تجنب الضمادات الدائرية ، لأن الأنسجة ، والتورم ، ستكون مضغوطة للغاية. في الحالات العاجلة ، يمكن استبدال الشرائح بقطع من الخشب.
باختصار ، إنها مسألة ارتجال دفاعين جانبيين عريضين يرتفعان على طول الطرف بأكمله ، من أجل شل المفصلتين فوق وتحت الجزء المكسور.
من الممكن أيضًا استخدام الوسائد التي تُستخدم لعزل الجبائر عن الطرف والضمادات التي تحيط بالطرف ، والتي صممت للحفاظ على تماس الأجزاء المختلفة وتشكيل وحدة كاملة. تم الإبلاغ عن العديد من الضمادات المتنقلة ، والتي تستخدم هذه العناصر: أهمها الضمادة الحلزونية ، جهاز النحت. "أخيرًا ، أخذ مكان الجبيرة ، بالنسبة للذراع ، سيكون جانب الصدر بمثابة دفاع.
كلما كان ذلك ممكنًا ، تُفضل الأجهزة غير المنقولة على الأجهزة الثابتة ، والتي تُصنع عمومًا من الجبس.
يتم قطع الجص حسب المنطقة المراد صبها في ضمادات دائرية أو شرائط أو في حمامات. يجب مراقبة هذه الأجهزة اللاصقة في الأيام التالية للتطبيق ، حيث يمكن أن تكون ضيقة جدًا وتسبب ضغطًا موضعيًا ، متكررًا جدًا في ارتفاع الكعب والكاحلين.يمكن أيضًا أن تسبب الألم وتكون سببًا للخسارة. في بعض الأحيان بدلا من ذلك تصبح فضفاضة جدا عندما ينكمش الطرف ويصبح أرق ؛ ثم يحدث الإزاحة ، ومن هنا تأتي الحاجة إلى إعادة تشكيل جهاز جديد.
مدة تطبيق هذه الأجهزة متغيرة لكل كسر.
إن الانزعاج من كل هذه الأجهزة ، سواء كانت متحركة أو غير متحركة ، هو أن القسط وضمور العضلات لم يمض وقت طويل. لتجنبها ، من الضروري شل حركة المفاصل بأقل قدر ممكن ، وبالتالي اللجوء إلى التدليك والكهرباء.
يوجد حاليًا اتجاه متزايد لعلاج الكسور جراحيًا ، حيث ينتج عن الجص عدم كفاية تثبيت الشظايا. الإجراءات الرئيسية المعتمدة هي خياطة العظام وتخليق العظام والتشابك وفي الحالات الأكثر خطورة يتم استخدام التسمير.
يُطلق على الأخير أيضًا اسم اللولب ، وهو طريقة تسمح بتكوين جزأين من العظم الإسفنجي كجزء لا يتجزأ من التجويف الذي يثبت فيه مسمار يربط بين جزأين مقسومين من العظم.

3) العاطفة: الصدمة التي ينتجها الجسم عن طريق السقوط أو الصدمة العنيفة ، لذلك هناك نوعان من المشاعر:
"الارتجاج الكهربي" عندما يكون لديك انقباض ناتج عن تيار كهربائي و "ارتجاج" عندما يكون لديك فقدان للوعي ، يكون عابرًا وقابل للعكس بشكل عام ، والذي لا ينتج عنه ضرر دائم ولكن يمكن أن يتحول إلى غيبوبة.
تعرض الصدمات القحفية دائمًا خطر إتلاف الدماغ بشكل أكثر أو أقل حدة. لذلك ، في الساعات التي تلي الصدمة ، يمكن ملاحظة علامات كدمة دماغية وورم دموي وخصائص أخرى أكثر أو أقل خطورة تتطلب فحوصات أكثر عمقًا وعملية جراحية.
إصابات الجهاز العضلي
العقد: انقباض مستمر ولا إرادي لعضلة واحدة أو أكثر ، تكون قساوته مثل تكوين حبال صلبة ، ملحوظة تحت الجلد. عندما يصطدم بأحد الأطراف ، فإنه يشل حركته في انثناء أو تمدد قوي إلى حد ما ؛ على الوجه لا يسمح بفتح الفك. يمكن أن يحدث التقلص فجأة أو يتبع تشنجات أو شلل في العضلات. يتوقف تحت تأثير الكلوروفورم ، الذي يميزه عن تراجع العضلات ، حيث يحدث تغير في ألياف العضلات ، بينما في الانكماش هناك ببساطة مبالغة في الوظيفة. غالبًا ما يكون التقفع مؤلمًا.
الندب: الآفة التي تنتج عن نتوء ، بدون حل مستمر للجلد ومع نقل الدم.

الدموع: تمزق جزئي أو كلي لألياف العضلة بعد حركة عنيفة.
التمدد: التمدد المفرط ، إلى ما بعد العتبة الفسيولوجية ، للألياف العضلية.
إصابات الجهاز المفصلي:
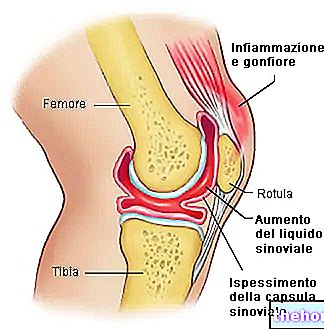
التشويه: إصابة "مفصل" نتيجة حركة قسرية مصحوبة باستطالة أو تمزق في أربطة المفصل ، دون حدوث إزاحة دائمة لأطراف المفصل. وهي المرحلة الأولى من خلع أو ، إذا رغبت في ذلك ، الخلع: يتميز الالتواء بإصابات الأربطة ، وإصابات كبسولة المفصل ، وإصابات الغشاء الزليلي ، وخاصة الاضطرابات الحركية الوعائية ، والألم السريع ، والحرارة الموضعية ، والتورم (الكدمات) واستسقاء المفصل الملحوظ.

العلاج: في حالات الالتواء بدون إصابات شديدة في الأربطة ، يوصى بالتسلل الموضعي لنوفوكائين ، مما يزيل الألم والاضطرابات الحركية ويسمح بالاستخدام الفوري للطرف.يُقترح التدليك متبوعًا بضمادة. نفس الغرض. إذا كانت هناك إصابات في الرباط ، يجب ألا نستأنف المشي ، ولكن يجب أن نثبِّت حركتهم بالجبس ، ويمكن استخدام العلاج الطبيعي والمعالجات المعدنية المائية لمكافحة الآثار اللاحقة.
LUXATION: إزاحة دائمة لسطحين من المفصل ، بسبب العنف الخارجي ، أو لتغيير نسيج أحد أجزاء المفصل. اعتمادًا على ما إذا كانت العلاقة بين أسطح المفصل مكبوتة كليًا أو جزئيًا ، يمكن أن يكون الخلع كاملاً أو غير مكتمل (خلع جزئي): في بعض الأحيان تقتصر الإصابة على فتحة كبسولة المفصل والتمزق الجزئي للأربطة ، ولكنها غالبًا ما تكون ممزقة ويمكنها أيضًا إزالة شظايا العظام ؛ والعضلات مصابة بكدمات عنيفة ؛ يتشكل انصباب للدم. يعود إلى مكانه بعد الحد من الخلع.
الأعراض: ألم على سطح كبير للغاية ، تغضب من الحركة ، يخفف من عدم الحركة ؛ تشوه ، موقف خاص للطرف ، الذي يتم تعديل طوله (تقصير أو إطالة) ؛ إلغاء الحركات النشطة مع استمرار بعض الحركات السلبية (المبالغة في الوضع غير الطبيعي للطرف) والحركات غير الطبيعية.

العلاج: لا تحاول التقليل من الخلع ، فهذه مناورة دقيقة لن يتمكن إلا الطبيب من القيام بها. محاولة الحد من الخلع يمكن أن تمزق الأوعية الدموية والأعصاب وتسبب الكسر. من أجل التصغير ، يستخدم الطبيب ، اعتمادًا على الحالة ووفقًا لما إذا كان الخلع حديثًا إلى حد ما: o مناورات لطيفة ، والتي تتمثل في الضغط المنهجي على الجزء النازح ، لدفعه باتجاه تجويف المفصل الطبيعي ، o مناورات القوة. مع هذا الأخير ، يبقى الجسم ثابتًا (التمديد المضاد) ، ثم يتم بذل جهد جر على الطرف المخلوع (التمديد) ، إما مباشرة أو عن طريق الدانتيل المطاطي ، ثم يحدث التخفيض بشكل طبيعي أو مع التدخل الجراحي. يسمح لك التخدير بالتغلب على القدرة على التحمل العضلي. في حالات الخلع غير القابل للاختزال (عن طريق توسط أجزاء من العضلات أو الأوتار بين أسطح المفاصل) أو الخلع طويل الأمد مع الالتصاقات ، من الضروري اللجوء إلى الجراحة (تقليل الدم). بعد التخفيض ، يلزم عدم الحركة لفترة زمنية متغيرة.
التشابه: تغير مكتسب في الشكل الخارجي للجسم ومواقفه الوظيفية المعتادة ، بسبب وهن ونقص توتر العضلات والأربطة.
أشكال العمود الفقري:
الجنف: يتضمن الجنف إزاحة جانبية للعمود الفقري
الحداب: ينطوي الحداب على انحناء ظهرى مبالغ فيه
لوردوسي: في قعس هناك "إبراز الانحناء القطني"
في جميع الحالات الثلاث المذكورة ، من الضروري التدخل مبكرًا مع الجمباز ، وربما مع الكورسيهات الخاصة لمنع التشوه من أن يصبح نهائيًا. يعد التحكم في بنية القدم أيضًا مهمًا جدًا للتطور المتناغم للهيكل العظمي بأكمله ، والذي ، باعتباره "قاعدة" الجسم ، يؤثر بشكل مباشر على تشكيل وترتيب عناصر العظام الداعمة. القدم الطبيعية ، ووزن الجسم مدعوم في القوس. ومع ذلك ، قد تكون هناك حالات لا يتشكل فيها قوس القدم بشكل جيد وفي هذه الحالة تحدث حالة "القدم المسطحة". لتجنب هذا العيب ، يلزم إعداد مشية صحيح ، ولكن قبل كل شيء ، يجب اختيار دقيق الأحذية .. الأحذية الضيقة جدًا عند إصبع القدم أو ذات الكعب العالي بشكل مبالغ فيه تجبر القدمين على اتخاذ وضعية إجبارية عن طريق ضغطها أو تشويهها. لذلك نوصي بألا يزيد ارتفاع الكعب عن 2 سم للأطفال ، ولا يزيد عن 6 سم للبالغين ، وربما وجود نعال تحافظ على قوس القدم مرتفعًا بدرجة كافية.
معلمات القدم:
القدم المسطحة (الموصوفة أعلاه)
VARISM: وضع شذوذ حيث لا تتطابق المحاور الطولية لقطعتين متجاورتين من الهيكل العظمي أو جزأين من نفس القطعة على المستوى الأمامي (المستوى التخيلي الذي يمر بشكل عرضي إلى الجبهة) ، ولكن تشكل زاوية داخلية بينهما فيما يتعلق خط الوسط من الجسم ، والشذوذ المعاكس هو أروح.
VALGISM: موقف معيب لقطعتين متجاورتين من الهيكل العظمي (أو من جزأين من نفس القطعة) حيث لا تتطابق محاورهما الطولية على المستوى الأمامي (المستوى التخيلي مماسي للجبهة) ، ولكنهما يشكلان زاوية مفتوحة نحو الخارج (مع فيما يتعلق بمتوسط خط الجسم) الشذوذ المعاكس هو التقلب. تتنوع أسباب الأروح: التشوهات الخلقية ، والكساح ، وشلل الأطفال ، والصدمات. من المهم بشكل خاص أروح الركبة (أروح الركبة) وعنق الفخذ (كوكسا فالغا).
مظاهر الركبة:
1) فاريسم (انظر التقوس في بارامورفيسيز القدم)
2) VALGISM: (انظر أروح في بارامورفيسيس القدم).