تعريف سرطان الغدد الليمفاوية الجلدي
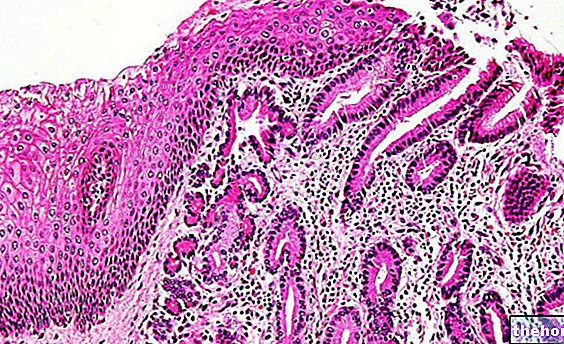
سرطان الغدد الليمفاوية الجلدي هو أحد أنواع السرطانات النادرة التي تصيب الأنسجة اللمفاوية ، ويحدث مع التطور غير الطبيعي للخلايا التائية (نوع من خلايا الدم البيضاء) في الجلد.
يسمى سرطان الغدد الليمفاوية الجلدي أ تكاثر وحيدة النسيلة للخلايا الليمفاوية يحدث في الجلد: إذا كان الجلد يمثل موضع البداية (سرطان الغدد الليمفاوية الجلدية الأولية) ، لا يعني أن الورم لا يمكن أن يتوسع إلى أنسجة أخرى ، بل على العكس ، في معظم الحالات ، يتطور سرطان الغدد الليمفاوية الجلدي في مناطق أخرى مما يسبب أضرارًا كبيرة. إذا تأثر الجلد بشكل ثانوي بالأورام ، يسمى المرض سرطان الغدد الليمفاوية الجلدية الثانوية.
تحدث الأورام اللمفاوية الجلدية بشكل رئيسي في الشيخوخة ، خاصة عند الذكور (يُقدر أن 3 نساء من كل 9 ذكور يتأثرون).
تصنيف
من بين الأشكال البدائية المختلفة للورم الليمفاوي الجلدي ، تم ذكر متلازمة سيزاري والفطريات الفطرية (التي سيتم تخصيص مقال لها) ، والتي تتميز بشكل كبير بالملف السريري. ومع ذلك ، هناك أشكال أخرى من سرطان الغدد الليمفاوية ، والتي تختلف في المسببات والعيادة والأعراض ودرجة الورم الخبيث. في الواقع ، يمثل سرطان الغدد الليمفاوية الجلدي مرضًا غير متجانس من وجهة نظر إكلينيكية وعلمية وتطورية. علاوة على ذلك ، يستجيب مرضى الليمفوما الجلدية بشكل مختلف وذاتي للعلاجات العلاجية.
يمكن تصنيف الأورام اللمفاوية الجلدية وفقًا للتأثيرات التنبؤية والخلايا المعنية:
مشاركة الخلايا التائية
- متلازمة سيزاري (تشخيص شديد)
- سرطان الغدد الليمفاوية T- الخلايا المحيطية (تشخيص حاد)
- الفطريات الفطرية (تشخيص جيد): الشكل الأكثر شيوعًا الذي يحدث في نصف الأشخاص المصابين بسرطان الغدد الليمفاوية الجلدية
- سرطان الغدد الليمفاوية التائية الجلدي (تشخيص جيد)
- سرطان الغدد الليمفاوية T- الخلايا الشبيهة بالتهاب السبلة الشحمية تحت الجلد (نتيجة متغيرة)
- ورم الغدد الليمفاوية التائية متعدد الأشكال (نتيجة متغيرة)
- الأورام اللمفاوية للخلايا T / NK الجلدية (نتيجة متغيرة)
مشاركة الخلايا الليمفاوية ب
- الأورام اللمفاوية الجلدية التي تؤثر على الخلايا الليمفاوية B ذات الخلايا الكبيرة (نتيجة متغيرة)
- الأورام اللمفاوية الجلدية والجريبية الهامشية (تشخيص جيد)
- الأورام اللمفاوية الأرومية NK (تشخيص شديد)
التصنيف أعلاه للأورام اللمفاوية الجلدية هو مجرد نموذج ؛ في الواقع ، على وجه التحديد ، لأن المرض يتضمن تمايزًا واضحًا في فئاته الفرعية (من وجهة نظر إكلينيكية ومرضية ومسببية ومظهرية) ، فقد تم عمل العديد من الفهارس للأشكال المختلفة للورم الليمفاوي الجلدي.
أعراض
تصيب معظم الأورام اللمفاوية الجلدية الخلايا البائية ، لديه مسار سريري متجانس إلى حد ما: مسار مزمن ، تشخيص جيد ، استجابة إيجابية للعلاجات (الجراحة ، العلاج الإشعاعي ، العلاج الكيميائي) ، معدل الوفيات المنخفض. في وقت التشخيص ، بشكل عام ، لا تظهر الأورام اللمفاوية آفات جلدية إضافية وهناك تعبير عن مستضدات الخلايا الليمفاوية B بواسطة الخلايا السرطانية.وعلاوة على ذلك ، هناك قيود أحادية النسيلة من الغلوبولين المناعي (البلازما والسطحية). تؤثر بشكل رئيسي على الرقبة والرأس والجذع.
حتى لو كانت الأورام اللمفاوية تؤثر على الخلايا التائية، الجلد هو بالتأكيد الهدف المفضل ؛ يمكن أن يتطور المرض ببطء أو بسرعة ، وينتشر إلى مناطق الجلد المختلفة. في الحالة الثانية ، يكون تشخيص معظم العلاجات سيئًا.
عادةً ما تحتوي الأورام اللمفاوية من النوع B الأساسي على عقيدات وحطاطات حمراء مرتبطة بالقرح.
بشكل عام ، تظهر معظم الأورام اللمفاوية الجلدية مع لويحات حمامية وتقشر وآفات عقيدية وتقرحات.
الأسباب
الصورة المسببة للأورام اللمفاوية الجلدية غير مؤكدة ، ولكن هناك بعض الفرضيات التي بموجبها تمثل الجينات المسرطنة ، والعوامل المعدية الفيروسية ، والسيتوكينات ، والمستضدات المشتقة من البيئة ، المرتبطة بأنشطة العمل ، العوامل التي يحتمل أن تشارك في ظهور سرطان الغدد الليمفاوية الجلدي.
هناك نظرية العوامل المعدية الفيروسية يستحق مزيدًا من الدراسة: جينوم فيروسات HTLV-1 (فيروس الخلايا اللمفاوية التائية البشرية ، والاختصار الإنجليزي لفيروس T-lymphotropic البشري) وفيروس EBV (فيروس إبشتاين بار ، الذي تم تحليله بالفعل في مقالة "سرطان الغدد الليمفاوية بوركيت" ، باعتباره المسؤول عن الورم ) يبدو أنه يختلط مع جينوم الخلايا الليمفاوية. تم النظر في هذه النظرية من قبل العديد من الباحثين ، لكن مؤلفين آخرين يعترضون عليها ويعتبرون الفرضية الأكثر منطقية والتي بموجبها يمكن أن يؤدي إنتاج السيتوكينات والإنترلوكينات في الجلد إلى تفضيل أشكال مختلفة من التكاثر غير الطبيعي للخلايا اللمفاوية التائية.
فيما يتعلق بالعلاقة المحتملة مع الجينات المسرطنة ، ومسببات الحساسية البيئية ونشاط العمل (مثل التعرض لمنتجات النفايات الصناعية ، والهيدروكربونات ، والمواد العطرية ، وما إلى ذلك) ، لا يوجد حتى الآن دليل على أن هذه العوامل يمكن أن تؤثر بشكل مباشر في تكوين الأورام اللمفاوية الجلدية.
العلاجات
العلاجات فعالة وتعطي نتائج إيجابية في غالبية الأشخاص المتأثرين بأشكال الجلد الأولية ، سواء كانت تؤثر على الخلايا اللمفاوية التائية أو النوع ب. من نتيجة حاسمة.
بالإضافة إلى العلاج الكيميائي ، يمكن للمرضى الذين يعانون من سرطان الغدد الليمفاوية الجلدية الخضوع للعلاج الإشعاعي ، وعلاج PUVA ، والترحيل الضوئي خارج الجسم. يتضمن هذا العلاج الأخير ، الذي يعدل جهاز المناعة الذاتية ، إزالة الخلايا الليمفاوية ، والتي يتم إدخالها مرة أخرى في الجسم بعد تعريضها للإشعاع بمواد فعالة ضوئيًا.
لا تزال الأورام اللمفاوية الجلدية قيد الدراسة بشكل عام: وضع الباحثون لأنفسهم هدف تفسير الآليات الجزيئية المعقدة التي تسببها ، من أجل فتح طرق علاجية جديدة وعلاجات مبتكرة للقضاء تمامًا على جميع أنواع الأورام اللمفاوية الجلدية.
ملخص
لإصلاح المفاهيم ...
سرطان الغدد الليمفاوية الجلدي: ورم نادر في الأنسجة اللمفاوية ينطوي على تكاثر غير طبيعي للخلايا اللمفاوية التائية في الجلد.
تصنيف
سرطان الغدد الليمفاوية الجلدية الأولية
سرطان الغدد الليمفاوية الجلدي الثانوي
سرطان الغدد الليمفاوية الجلدي الذي يصيب الخلايا التائية (مثل متلازمة السيزاري والفطريات الفطرية)
سرطان الغدد الليمفاوية الجلدية التي تصيب الخلايا الليمفاوية ب
المراجع
يختلف حسب نوع سرطان الغدد الليمفاوية: جيد ، شديد ، متغير / لا يمكن التنبؤ به
الدورة السريرية للأورام اللمفاوية الجلدية (الخلايا الليمفاوية B)
مقرر سريري متجانس: مسار مزمن ، تشخيص جيد ، استجابة إيجابية للعلاجات (الجراحة ، العلاج الإشعاعي ، العلاج الكيميائي) ، معدل الوفيات المنخفض
الدورة السريرية للخلايا اللمفاوية التائية الجلدية)
يصيب الجلد. بطء مزمن (تشخيص جيد) أو سريع (أمل ضئيل في البقاء)
الأعراض العامة
لويحات تقشرية وحمامية ، آفات وتقرحات عقيدية.
الأسباب
فرضية العوامل المؤهبة: الجينات المسرطنة ، العوامل المعدية الفيروسية (فيروس EBV وفيروس HTLV-1) ، السيتوكينات ، المستضدات المشتقة من البيئة ، أنشطة العمل للموضوع.
العلاجات الممكنة لمحاربة الأورام اللمفاوية الجلدية
العلاج الكيميائي والعلاج الإشعاعي وعلاج PUVA والرحلان الضوئي خارج الجسم.